Unatoč provođenju reanimacije, smrtnost vanbolničkog srčanog zastoja u dojenčadi i male djece kreće se između 80 i 97%. Stope smrtnosti bolničkog srčanog zastoja za djecu i djecu kreću se u rasponu od 40% do 65%. Smrtnost izoliranog respiratornog aresta kreće se između 20 i 25%. Neurološki ishod je često vrlo nepovoljan.
(Vidi također Srčani zastoj i Reanimacija odraslih.)
Protokoli za dječju reanimaciju primjenjuju se na dojenčad <1 godine starosti i djecu do pubertetske dobi (koja se definira kao pojavljivanje dojki u žena i aksilarne dlakavosti u muškaraca) ili djece težine <55 kg. Protokoli za reanimaciju odraslih primjenjuju se na djecu koja su prošla pubertetsku dob ili kojasu teža od 55 kg. Reanimacija novorođenčadi raspravlja se na drugom mjestu.
Oko 50 do 65% djece koja trebaju reanimaciju mlađa su od godine dana, a većina ih nema ni 6 mj. Oko 6% novorođenčadi zahtijeva reanimaciju nakon poroda; incidencija se povećava značajno u djece s porođajnom težinom < 1500 g.
Potrebno je slijediti uobičajene smjernice u prijavljivanju ishoda reanimacije u djece; npr modificirana Pittsburgh ljestvica kategorija ishoda odražava cerebralnu i ukupnu sposobnost (performance) djeteta (vidi vidi tablicu).
Pedijatrijska skala kategorija cerebralne sposobnosti
|
Rezultat
|
Kategorija
|
Opis
|
|
* Najgora razina sposobnosti za bilo koji kriterij koristi se za kategorizaciju. Deficiti se boduju samo ako su posljedica neurološkog poremećaja. Procjena se temelji na medicinskoj dokumentaciji ili na razgovoru s osobom koja njeguje dijete.
|
|
Iz Preporučene smjernice za ujednačeno izvješćivanje o pedijatrijskom naprednom održavanju života: pedijatrijski Utstein stil; Izjava za zdravstvene djelatnike iz Task Force of American Academy of Pediatrics, American Heart Association, i Europske reanimaciju vijeća;Pediatrics96(4):765–779, 1995.
|
|
1
|
Normalni nalaz
|
Odgovarajuća razina funkcioniranja za dob
U predškolske maloljetne djece, odgovarajući razvoj
U djece školske dobi, sudjelovanje u redovnoj nastavi
|
|
2
|
Blaga invalidnost
|
Može komunicirati na razini odgovarajuće dobi
Manja neurološka bolest koja je kontrolirana i ne ometa svakodnevno funkcioniranje (npr, epilepsija)
U predškolske maloljetne djece, sitnija kašnjenja u razvoju, ali s > 75% svih svakodnevnih životnih razvojnih miljokaza iznad 10. percentile
U školske djece, redovito pohađanje škole, no razred ne odgovara dobi ili gube godinu zbog kognitivnih poteškoća
|
|
3
|
Umjerena invalidnost
|
Funkcije ispod razine za dob
Neurološka bolest bez kontrole uz bitno ometanje aktivnost;
U predškolske djece, većina dnevnih aktivnosti predškolskog djeteta <10. percentila;
Školska djeca provode dnevne školske aktivnosti, ali idu u posebne razrede/škole zbog kognitivnih smetnji ili poteškoća pri učenju
|
|
4
|
Teška invalidnost
|
U predškolske djece, aktivnosti svakodnevnog života prekretnice ispod 10. percentila i prekomjerna ovisnost o drugima u svakodnevnim aktivnostima
U djece školske dobi, teško oštećenje koje sprečava pohađanje škole uz ovisnost o drugima u svakodnevnim aktivnostima
U predškolske i školske dobi, abnormalnost motorike, uključujući nesvrsishodni, dekortikacijski ili decerebracijski odgovori na bol
|
|
5
|
Koma ili vegetativno stanje
|
Nesvjesnost
|
|
6
|
Smrt
|
―
|
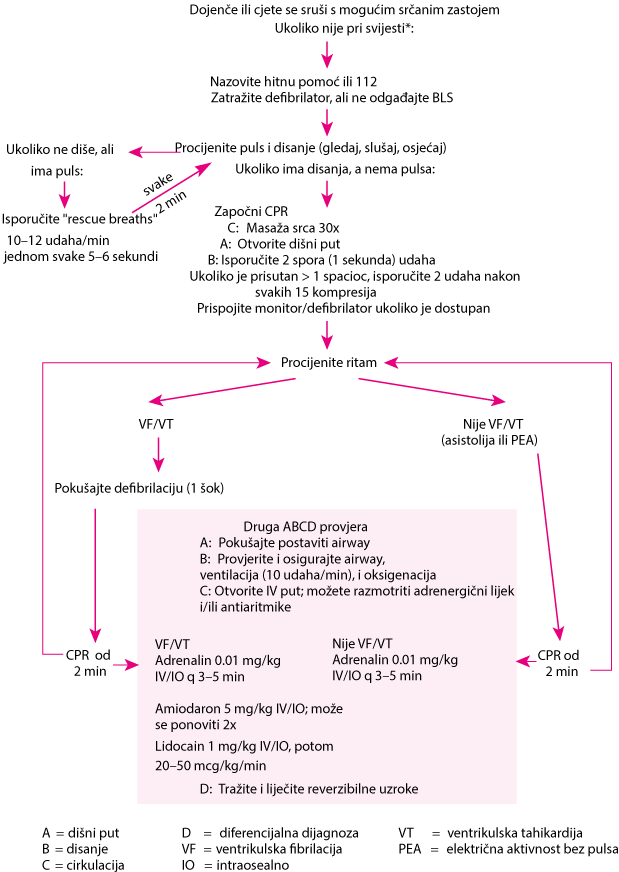
Standards and guidelines for CPR from the American Heart AssociationSlijede Standardi i smjernice za CPR iz American Heart Association (vidi vidi tablicu). Za protokol nakon kolapsa uz mogući srčani zastoj u dojenčadi i djece, vidi sliku
Tehnike reanimacije za zdravstvene djelatnike
|
Dobna skupina
|
Reanimacija s jednim spasiocem*
|
Reanimacija s dva spasioca
|
Veličina upuha
|
|
*U slučaju da reanimaciju izvodi jedan laik, preporuča se reanimacija samo s kompresijama
|
|
†Umjetno disanje se daje bez zaustavljanja kompresije prsnog koša.
|
|
‡Pubertet se definira kao pojava grudi u žena i aksilarne dlakavosti kod muškaraca.
|
|
Odrasli i adolescenti
|
2 udaha (po 1 sekundu) nakon svakih 30 kompresija prsnog koša frekvencijom od 100-120 / min
|
2 udaha (po 1 sekundu) nakon svakih 30 kompresija prsnog koša frekvencijom od 100-120/min†
|
Svaki udah (upuh) oko 500 mL (oprez zbog mogućnosti hiperventilacije)
|
|
Djeca (1 god – pubertet)‡
|
2 udaha (po 1 sekundu) nakon svakih 30 kompresija prsnog koša na 100-120/min
|
2 udaha (po 1 sekundu) nakon svakih 15 kompresija prsnog koša frekvencijom od 100-120/min†
|
Manji udasi (upusi) nego za odrasle (dovoljno da se odigne prsni koš)
|
|
Dojenčad (< 1 god, bez novorođenčadi)
|
2 udaha (po 1 sekundu) nakon svakih 30 kompresija prsnog koša frekvencijom od 100-120/min
|
2 udaha (po 1 sekundu) nakon svakih 15 kompresija prsnog koša frekvencijom od 100-120/min†
|
Samo mali upusi, iz obraza spasioca
|
Nakon započinjanja reanimacije, potrebno je učiniti defibrilaciju i utvrđivanje srčanog ritma ( vidi: Nadzor i IV pristup).
Sveobuhvatna pedijatrijska hitna kardiološka skrb
|
* Ako je dostupan dovoljan broj obučenog osoblja, procjena bolesnika, reanimacija i aktivacija sustava hitne intervencije trebaju se odvijati istovremeno.
|
|
Na temelju Sveobuhvatnog hitnog kardiološkog algoritma iz American Heart Association.
|
|
Glavne razlike u reanimaciji djece i odraslih
Prije srčanog zastoja
Bradikardija je kod kritično bolesnog djeteta znak prijetećeg srčanog zastoja. Novorođenčad, dojenčad i mala djeca pri hipoksiji prije razvijaju bradikardiju, dok su starija djeca u početku sklonija tahikardiji. Doječetu ili malom djetetu s frekvencijom <60/min i znacima hipoerfuzije, koji se ne popravljaju na asistirano disanje, treba započeti masažu prsnog koša (vidi sliku). Bradikardija se može javiti i u sklopu srčanog bloka, premda je u ovoj dobi rijetkost.
Kompresije prsnog koša
Prilikom kompresija prsnog koša u dojenčadi i djece (prije puberteta ili <55 kg), anteroposteriorni promjer prsnog koša treba smanjiti za jednu trećinu . To je oko 4 cm do 5 cm. Kod adolescenata ili djece> 55 kg, preporučena dubina kompresije je ista kao i kod odraslih, tj. 6 cm do 5 cm.
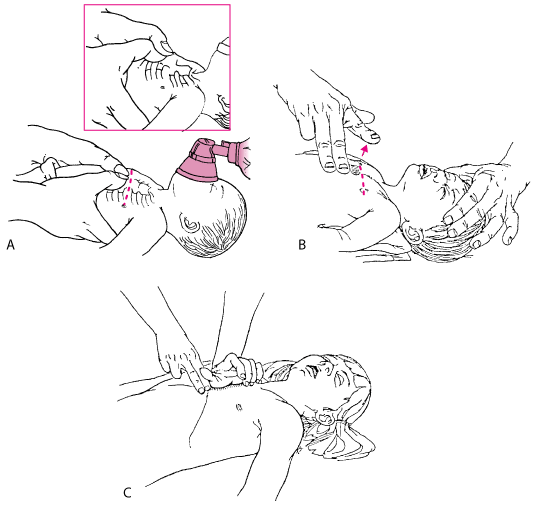
Metoda kompresije prsnog koša također je različita kod dojenčadi i djece i prikazana je u nastavku. Brzina kompresije kod dojenčadi i djece slična je onoj kod odraslih kod 100 do 120 kompresija/min.
Kompresija prsnog koša:
|
A: Kompresija prsnog koša postavljanjem oba palca jedan uz drugi preporuča se u novorođenčadi i male djece u koje se prsni koš može obuhvatiti prstima. U vrlo male novorođenčadi palce treba staviti jedan na drugi.
B: U dojenčadi se koriste dva prsta. Prste treba držati uspravno (okomito) tijekom kompresija. U novorođenčadi, ova tehnika rezultira preniskom pozicijom, odnosno, na ili ispod ksifoida; ispravan položaj je odmah ispod linije između bradavica.
C: Položaj ruke za kompresije prsnog koša u dijeteta.
(Preuzeto iz American Heart Association: Standardi i smjernice za CPR. Journal of the American Medical Association 268: 2251-2281,1992. Copyright 1992, American Medical Association).
|
Lijekovi:
Nakon primjerene ventilacije i oksigenacije, lijek izbora je adrenalin (vidi Lijekovi prve linije). Adrenalin se može dati u količinama od 0,5 do 1,0 mg IV, uz ponovljene doze svakih 3 do 5 min.
Amiodaron 5 mg/kg IV u bolus dozi se može dati ako je defibrilacija neuspješna nakon adrenalina. Može se ponavljati do 2 puta u refraktornoj ventrikulskoj fibrilaciju (VF) ili ventrikulskoj tahikardiji (VT) bez pulsa. Ako amiodaron nije dostupan, može se primijeniti lidokain u dozi od 1 mg/kg IV, nakon čega slijedi infuzija održavanja od 20 do 50 mcg/kg/min. Nema dokaza da amiodaron ni lidokain poboljšavaju preživljenjenje do otpusta iz bolnice.
Krvni tlak
Krvni tlak treba mjeriti manžetom odgovarajuće veličine, ali je za kritično ugroženu djecu neophodno izravno, invazivno mjerenje krvnog tlaka.
Kako se krvni tlak mijenja s dobi, jednostavna preporuka za upamtiti donju granicu urednog sistoličkog tlaka (< 5. percentile) ovisno o dobi je slijedeća:
Tako je 5–godišnje dijete hipotenzivno na <80 mmHg (70 + 2 × 5). Važno je znati da djeca održavaju tlak duže od odraslih osoba zbog jačih kompenzacijskih mehanizama (porast frekvencije i perifernog otpora). Zato u njih ubrzo nakon pojave hipotenzije zna nastupiti arest. Liječenje treba započeti kada se pojave znakovi kompenzacije šoka (tahikardija, hladne okrajine, kapilarno punjenje >2 s, filiformni periferni puls), a prije nego se razvije hipotenzija.
Oprema i okruženje:
Veličina pojedinih uređaja, doze lijekova i provedba reanimacije ovise o dobi i o težini bolesnika (vidi tablicu, vidi tablicu, i vidi tablicu). Varijabilnost opreme se posebno odnosi na pedale i elektrode defibrilatora, na maske, ventilacijske vrećice, orofaringealne tubuse, na lopatice laringoskopa, na endotrahealne tubuse i na katetere za sukciju. Težinu treba mjeriti, radije nego procjenjivati; mogu se rabiti i komercijalno dostupne trake trake, na kojima se iz dužine tijela očitava standardna težina. Na nekim su takvim trakama otisnute i prosječne doze lijekova i veličina opreme za svaki uzrast. Doze treba zaokruživati na nižu vrijednost; npr, 2 ½-god dijete treba primiti dozu za 2-god dijete.
Lijekovi u reanimaciji *
|
Lijek†
|
Doza za odrasle osobe
|
Pedijatrijska doza
|
komentari
|
|
* Za indikacije i uporabu vidi tekst.
|
|
†IV ili intraosealno
|
|
ROSC = povrat spontane cirkulacije; VF = ventrikulska fibrilacija; VT = ventrikulska tahikardija.
|
|
adenozin
|
6 mg na početku, zatim 12 mg × 2
|
0,1 mg / kg na početku, a zatim 0.2 mg / kg × 2
|
Brza IV primjena koju slijedi propiranje (maksimalna pojedinačna dozu 12 mg).
|
|
amiodaron
|
Za VF / VT bez pulsa: 300 mg
|
Za VF / VT bez pulsa: 5 mg / kg
|
Za VF / VT bez pulsa: Dati IV kroz 2 min.
|
|
|
Za VT s pulsom: doza zasićenja: 150 mg
Infuzija (kapanje): 1 mg / min × 6 h, zatim 0,5 mg / min × 24 h
|
Za VT s pulsom: 5 mg / kg tijekom 20–60 min, ponavlja se do maksimalno 15 mg / kg / dan
|
Za VT s pulsom: Dati početnu dozu kao infuziju IV tijekom 10 minuta.
|
|
amrinone
|
Doza zasićenja: 0,75 mg / kg kroz 2-3 min
Infuzija (drip): 5-10 mcg / kg / min
|
Doza zasićenja: 0.75-1 mg / kg tijekom 5 min (može se ponoviti do 3 mg / kg)
Infuzija: 5-10 mcg / kg / min
|
500 mg u 250 ml 0,9% fiziološke otopine daje 2 mg / ml.
|
|
atropin
|
0,5-1 mg
|
0,02 mg / kg
|
Ponoviti svakih 3 do 5 minuta do ukupne doze od 0,04 mg / kg (minimalna doza 0,1 mg).
|
|
Kalcijev klorid
|
1 g
|
20 mg / kg
|
10% otopina sadrži 100 mg / mL.
|
|
Kalcijev gluceptat
|
0.66 g
|
N / A
|
22% otopina sadrži 220 mg / ml.
|
|
Kalcij glukonat
|
0,6 g
|
60-100 mg / kg
|
10% otopina sadrži 100 mg / mL.
|
|
dobutamin
|
2-20 mcg / kg / min (počevši od 2-5 mcg / kg / min)
|
Isto kao doza za odrasle
|
500 mg u 250 ml 5% D / W daje 2000 mcg / mL.
|
|
dopamin
|
2-20 mcg / kg / min (počevši od 2-5 mcg / kg / min)
|
Isto kao doza za odrasle
|
400 mg u 250 ml 5% D / W daje 1600 mcg / mL.
|
|
adrenalin
|
Bolus: 1 mg
Infuzija: 2-10 mcg / min
|
Bolus: 0,01 mg / kg
Infuzija: 0,1-1,0 mcg / kg / min
|
Po potrebi ponovite svakih 3 do 5 min.
8 mg u 250 ml 5% glukoze daje 32 mcg / mL.
|
|
Glukoza
|
25 g 50% glukoze
|
0.5-1 g / kg
|
Izbjegavati visoke koncentracije u dojenčadi i male djece.
5% glukoza: dati 10-20 ml / kg.
10% glukoza: dati 5-10 ml / kg.
25% glukoza: dati 2-4 mL / kg.
Za stariju djecu, koristiti IV u velikoj veni.
|
|
lidokain
|
1-1,5 mg / kg; ponovite svakih 5–10 min do maksimalno 3 mg / kg
|
1 mg/kg doza punjenja, zatim 20 do 50 mcg/kg/min kao infuzija
|
Lidokain se u odraslih može razmotriti nakon ROSC-a za VF/VT.
Lidokain se kod djece može koristiti umjesto amiodarona za refraktornu VF / VT.
|
|
magnezij sulfat
|
1–2 g
|
25-50 mg / kg do najviše 2 g
|
Dati kroz 2–5 min.
|
|
milrinon
|
Doza zasićenja: 50 mcg / kg tijekom 10 min
Infuzija: 0,5 mcg / kg / min
|
Doza zasićenja: 50-75 mcg / kg tijekom 10 min
Infuzija: 0,5 - 0,75 mcg / kg / min
|
50 mg u 250 ml 5% glukoze daje 200 mcg / mL.
|
|
nalokson
|
2 mg intranazalno ili 0,4 mg IM
|
0,1 mg / kg ako su bolesnici < 20 kg ili <5 god
|
Ponovite ako je potrebno.
|
|
Noradrenalin
|
Infuzija: 2-16 mcg / min
|
Infuzija: Počevši od 0,05-0,1 mcg / kg / min (maksimalna doza 2 mcg / kg / min)
|
8 mg u 250 ml 5% glukoze daje 32 mcg / mL.
|
|
fenilefrin
|
Infuzija: 0,1-1,5 mcg / kg / min
|
Infuzija: 0.1-0.5 mcg / kg / min
|
10 mg u 250 ml 5% glukoze daje 40 mcg / mL.
|
|
prokainamid
|
30 mg/min do učinka ili do maksimalno 17 mg / kg
|
Isto kao doza za odrasle
|
Ipak, ne preporučuje se za srčani zastoj bez pulsa u djece.
|
|
Natrij bikarbonat (NaHCO3)
|
50 mEq
|
1 mmol / kg
|
Infuziju dati polako i samo kad je ventilacija adekvatna.
4.2% sadrži 0,5 mmol / ml; 8.4% sadrži 1 mmol / mL.
|
|
vazopresin
|
Više se ne preporučuje
|
Nije preporučeno
|
Vazopresin nije učinkovitiji od adrenalina.
|
Vodič za pedijatrijskih reanimaciju-mehaničke mjere
|
Dob (god.)
|
pojam novorođenče
|
< 12 mj
|
1
|
2
|
3
|
4
|
5
|
6
|
7
|
8
|
9
|
10
|
11
|
12
|
13
|
14
|
15
|
16
|
|
* Pauza za ventilaciju
|
|
ETT = endotrahealni tubus; fr = French.
|
|
Ljubaznošću dr B. Paes i dr M. Sullivan, odjeli za pedijatriju i medicinu, St. Joseph bolnicu, Klinike za dječje bolesti, Hamilton Health Sciences Corporation, Sveučilišta McMaster, Hamilton, Ontario, Kanada.
|
|
Težina, tipična (kg)
|
3.5
|
< 10
|
10
|
12
|
14
|
16
|
18
|
20
|
22
|
25
|
28
|
30
|
35
|
40
|
45
|
50
|
55
|
60
|
|
tehnike kompresije
|
kompresija palcima, ruke oko prsišta (poželjno) ili 2 prsta
|
1 ruka
|
2 ruke
|
|
Veličina orofaringealnog tubusa (Portex) u cm
|
000
|
00
|
00
|
0
|
0
|
7
|
7
|
7
|
7
|
7
|
7
|
7
|
7
|
7
|
8
|
8
|
8
|
8
|
|
3.5
|
5
|
5
|
6
|
6
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Maske u Laerdal veličine ili ekvivalent
|
kružni 0/1
|
Rendell- Baker Tip # 1
|
Rendell-Baker tipa # 2
|
Kupolasta maska s cuffom # 3
|
Kupolasta maska s cuffom # 4
|
|
Ventilacijska vrećica sa spremnikom za dopremu 100% O2
|
Dojenče 240 ml
|
Dijete 400-500 ml
|
Odrasli 1600 ml
|
|
Veličina lopatice laringoskopa
|
Miller 0
Ravna lopatica
|
1
|
1
|
1
|
2
|
2
|
2
|
2
|
2
|
2
|
2
|
3
|
3
|
3
|
3
|
3
|
3
|
3
|
|
|
Ravna lopatica (poželjno) ili zakrivljena oštrica
|
Zakrivljena ili ravna lopatica
|
|
ETT veličina (Portex) u mm
|
3
|
3.5
|
4
|
4.5
|
4.5
|
5
|
5
|
5.5
|
5.5
|
6
|
6
|
6
|
6
|
6.5
|
6.5
|
6.5
|
6.5
|
7
|
|
Bez balončića (cuffa)
|
Bez balončića (cuffa)
|
S balončićem (cuffom)
|
|
Aspiracijski kateter
|
Direktni orofaringealni
kroz ETT
|
10 F
|
Sukcija ždrijela u djece
8 Fr
|
Sukcija ždrijela u odraslih
10 Fr
|
Upravljanje temperaturom
Osjetljivost na gubitak topline je veća kod dojenčadi i djece zbog velike površine u odnosu na tjelesnu masu i manje potkožnog tkiva. Toplinski neutralna sredina bude često presudna za uspjeh reanimacije i postreanimacijsku skrb. Hipotermija s centralnom temperaturom < 35° C otežava reanimaciju.
Nema dokaza da je terapijska hipotermija korisna u liječenju djece koja su u stanju kome nakon uspješne reanimacije zbog bolničkog i vanbolničkog srčanog zastoja. U komatozne djece koja su reanimirana zbog srčanog zastoja, treba inzistirati na terapijskoj normotermiji (36 ° C do 37,5 ° C) (1, 2), a temperaturu treba agresivno tretirati.
Dišni putovi i ventilacija
Anatomija gornjih dišnih putova razlikuje se u djece. Glava je razmjerno velika s malim licem, donjom vilicom i nosnicama, a vrat je kratak. Jezik je u odnosu na usta velik, a grkljan leži više i jače je nagnut prema naprijed. Epiglotis je dugačak, a najuži dio traheje je ispod glasnica, u visini krikoidnog prstena, što omogućava primjenu endotrahealnih tubusa bez balončića (cuffa). Ravna lopatica (špatula) laringoskopa obično omogućava bolji uvid u glasnice male djece nego zavijena jer je grkljan smješten više prema naprijed, a epiglotis je obilatiji i mekši.
Ako tijekom reanimacije dojenčadi i djece dišni put nije zbrinut naprednim tehnikama, preporučeni omjer kompresija:ventilacije je 30: 2 ako je prisutan samo jedan spasilac i 15:2 ako je prisutno više od jednog spasioca. Ova preporuka je u suprotnosti s preporukama za odrasle gdje je omjer kompresije: ventilacija uvijek 30: 2 i neovisan je o broju spasitelja.
Ako je dišni put zbrinut naprednim tehnikama, daje se 1 dah svakih 6 sekundi (10 udisaja / min) za dojenčad, djecu i odrasle.
Defibrilacija
Kod asistolije se ne primjenjuju ni atropin niti elektrostimulacija.
VF i VT bez pulsa se javljaju u svega 15– 20% srčanih aresta. Vazopresin nije indiciran. U defibrilaciji, primijenjena energija je manja nego u odraslih; udar može biti bifazni (poželjno) ili monofazni. Za oba slučaja, preporučena energija prvog šoka iznosi 2 joulea / kg, potom se povećava do 4 joulea / kg za sljedeće pokušaje (ako je potrebno -vidi defibrilacija u odraslih). Maksimalna preporučena energija je 10 joulea / kg ili maksimalna energija za odrasle (200 joulea za bifazični defibrilator i 360 joulea za monofazični defibrilator).
Automatski vanjski defibrilatori (AVD) s odvodima za odrasle mogu se rabiti i za djecu od 1 god, ali se za djecu između 1 i 8 god daje prednost AVD uređajima s pedijatrijskim odvodima (maksimalni bifazični udar od 50 J). Nema dovoljno dokaza koji bi preporučili ili zabranili korištenje AVD-a u djece < 1 god. Za postavljanje elektroda, vidi defibrilaciju kod odraslih.
Literatura
-
1. Moler FW, Silverstein FS, Holubkov R, et al: Therapeutic hypothermia after in-hospital cardiac arrest in children. N Engl J Med 376:318–332, 2017. doi: 10.1056/NEJMoa1610493.
-
2. Moler FW, Silverstein FS, Holubkov R, et al: Therapeutic hypothermia after out-of-hospital cardiac arrest in children. N Engl J Med 372:1898–1908, 2015. doi: 10.1056/NEJMoa1411480.
Više informacija