Urednik sekcije: Željko Ivančević, dr. med.
Prijevod: Željko Ivančević, dr. med.
RESPIRATORNA FUNKCIJA
Plućne bolesti dijelimo na opstruktivne bolesti pluća (npr. astma, kronična opstruktivna plućna bolest i bronhiektazije), restriktivne bolesti pluća (npr.bolesti plućnog intersticija, abnormalnosti stijenke prsnog koša i neuromuskularne bolesti), te abnormalnosti krvnih žila (npr. plućna tromboembolija i plućna arterijska hipertenzija). U respiratorni sustav spadaju ne samo pluća već i stijenka prsnog koša, plućni krvotok i CNS. Postoje tri vrste fizioloških poremećaja dišnog sustava koje se javljaju u raznovrsnim kombinacijama kod različitih plućnih bolesti: poremećaji ventilacije, plućnog krvotoka i izmjene plinova.
Poremećaji ventilacijske funkcije
Ventilacija je proces kojim pluća donose svježi zrak do alveola. Testovi plućne funkcije služe za procjenu ventilacijske funkcije. Klasifikaciju plućnih volumena, koji se mjere testiranjem plućne funkcije, prikazuje Sl. 128-1. Spirometrija je postupak koji uključuje forsirani izdah „iz“ ukupnog kapaciteta pluća (engl. total lung capacity = TLC) do rezidualnog volumena (RV); ključna mjerenja koja daje spirogram su forsirani ekspiratorni volumen u 1 s (FEV1) i forsirani vitalni kapacitet (FVC). Brzine ekspiratornih protoka mogu se prikazati grafički i usporediti s plućnim volumenima pa se dobije krivulja protok-volumen. Plato inspiratorne krivulje na krivulji protok-volumen upućuje na ekstratorakalnu opstrukciju velikog dišnog puta, dok plato ekspiratorne krivulje upućuje na intratorakalnu opstrukciju velikog dišnog puta. Ostali plućni volumeni, uključujući TLC i RV, mjere se u statičkim uvjetima uz pomoć razrijeđenog helija ili tjelesne pletizmografije. Plućni volumeni i brzine protoka se uspoređuju s normalnim vrijednostima za zdravu populaciju uvažavajući dob, visinu, spol i rasu pacijenta.
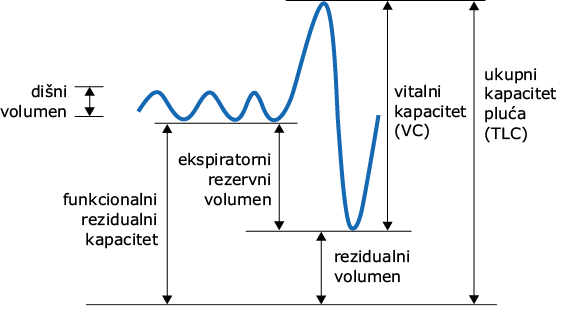
SLIKA 128-1 Spirogram koji prikazuje vitalni kapacitet dobiven sporim (polaganim) načinom disanja s prikazom različitih plućnih volumena.
Testovi plućne funkcije otkrivaju dva glavna uzorka nenormalne ventilacije: restri-kciju i opstrukciju (Tbl. 128-1 i 128-2). Za opstrukciju je karakterističan smanjeni omjer FEV1/FVC (obično se abnormalnim uzima prag1. Kod opstrukcije protoka zraka, TLC može biti normalan ili povećan, dok je RV obično povećan. Kod teške opstrukcije protoka zraka, FVC je često smanjen.
TABLICA 128-1 ČESTE RESPIRATORNE BOLESTI PREMA DIJAGNOSTIČKIM KATEGORIJAMA
|
|
Opstruktivne
|
|
Astma
|
Bronhiektazije
|
|
Kronična opstruktivna plućna bolest
|
Cistična fibroza
|
|
|
Bronhiolitis
|
|
Restriktivne—parenhimske
|
|
Sarkoidoza
|
Pneumokonioza
|
|
Idiopatska plućna fibroza
Deskvamacijski intersticijski pneumonitis
|
Bolest plućnog intersticija izazvana lijekovima ili zračenjem
Azbestoza
|
|
Restriktivne—ekstraparenhimske
|
|
Neuromuskularne
|
Bolest zida prsnog koša/pleure
|
|
Slabost/paraliza ošita
|
Kifoskolioza
|
|
Miastenija gravis
|
Pretilost
|
|
Guillain-Barréov sindrom
|
Ankilozni spondilitis
|
|
Mišićne distrofije
|
Kronični pleuralni izljevi
|
|
Ozljeda vratne kralježnice
|
|
|
Amiotrofična lateralna skleroza
|
|
|
Bolest plućnih krvnih žila
|
|
Plućna embolija
|
Plućna hipertenzija (arterijska)
|
|
Malignitet
|
|
Karcinom bronha (mikrocelularni ili ne-mikrocelularni)
|
Metastatski karcinom pluća
|
|
Infektivne bolesti
|
|
Pneumonija
|
Traheitis
|
|
|
Bronhitis
|
TABLICA 128-2 PROMJENE VENTILACIJE KOD RAZLIČITIH KATEGORIJA PLUĆNIH BOLESTI
|
|
|
TLC
|
RV
|
VC
|
FEV1/FVC
|
|
Opstruktivne
|
N do ↑
|
↑
|
↓
|
↓
|
|
Restriktivne
|
|
|
Plućnog parenhima
|
↓
|
↓
|
↓
|
N do ↑
|
|
Ekstraparenhimske—neuromuskularna slabost
|
↓
|
Varijabilan
|
↓
|
Varijabilan
|
|
Ekstraparenhimske—deformacija zida prsnog koša
|
↓
|
Varijabilan
|
↓
|
N
|
|
Kratice: FEV1 = forsirani ekspiratorni volumen u 1. sekundi; FVC = forsirani vitalni kapacitet; N = normala; RV = rezidualni volumen.
|
Za restriktivne smetnje ventilacije karakteristično je smanjenje TLC na 1/FVC normalan. Kod ekstraparenhimske etiologije restriktivnih smetnji ventilacije, primjerice kod živčanomišićne slabosti ili abnormalnosti stijenke prsnog koša, utjecaj na RV i FEV1/FVC je varijabilniji. Slabost respiratorne muskulature može se procijeniti mjerenjem maksimalnog inspiratornog i ekspiratornog tlaka.
Poremećaji plućnog krvotoka
Pri niskom tlaku krvne žile pluća osiguravaju minutni volumen desne klijetke (~5 L/min). Normalni srednji tlak u plućnoj arteriji (PAP) je 15 mmHg. Kada minutni volumen srca poraste, otpor u plućnom krvotoku (PVR) obično pada, što dovodi do samo malog porasta srednjeg PAP.
Procjena plućne vaskulature zahtijeva mjerenje tlakova u krvnim žilama pluća i minutnog volumena srca kako bi dobili PVR. PVR raste kad postoji hipoksemija (zbog vazokonstrikcije), intraluminalni tromb (zbog smanjenog poprečnog presjeka plućne vaskulature uslijed opstrukcije), ili razaranja malih krvnih žila pluća (zbog ožiljavanja ili gubitka alveolarnih pregrada).
Sve bolesti dišnog sustava koje uzrokuju hipoksemiju mogu dovesti do plućne hipertenzije. Međutim, u pacijenata s produženom hipoksemijom zbog kronične opstruktivne plućne bolesti, bolesti plućnog intersticija, bolesti stjenke prsnog koša, te hipoventilacije zbog pretilosti/opstruktivne apneje u snu posebno je povećana vjerojatnost da će se razviti plućna hipertenzija. Kada su krvne žile pluća zahvaćene izravno, kao kod recidivirajuće plućne embolije, smanjena ukupna površina poprečnog presjeka plućne vaskulature je primarni mehanizam odgovoran za povećan PVR, prije nego hipoksemija.
Poremećaji izmjene plinova
Primarna funkcija dišnog sustava je odstraniti CO2 iz krvi koja utječe u pluća i opskrbiti s O2 krv koja napušta plućni krvotok. Normalni dišni volumen iznosi ~500 ml, a normalna frekvencija disanja oko 15 udisaja u minuti pa ukupna minutna ventilacija iznosi približno 7,5 L/min. Zbog anatomskog mrtvog prostora alveolarna ventilacija iznosi 5 L/min. Izmjena plinova ovisi o alveolarnoj ventilaciji više nego o ukupnoj minutnoj ventilaciji.
Parcijalni tlak CO2 u arterijskoj krvi (Paco2) je direktno proporcionalan količini CO2 proizvedenoj svake minute (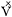 co2) a obrnuto proporcionalan alveolarnoj ventilaciji (
co2) a obrnuto proporcionalan alveolarnoj ventilaciji (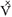 A).
A).
Paco2 = 0.863 ×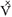 co2/
co2/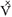 A
A
Adekvatno difundiranje plinova između alveola i plućnih kapilara nužno je za normalnu izmjenu plinova. Difuzija se može odrediti mjerenjem difuzijskog kapaciteta pluća uz nisku (i sigurnu) koncentraciju ugljičnog monoksida (DLCO) tako da bolesnik 10 sekundi zadrži dah. Izmjereni DLCO se u pravilu korigira prema vrijednosti bolesnikova hemoglobina. Difuzijski poremećaji rijetko dovode do arterijske hipoksemije u mirovanju ali mogu uzrokovati hipoksemiju u naporu. Poremećaj ventilacije restriktivnog tipa sa smanjenom DLCO upućuje na bolest plućnog parenhima. Uredan spirometrijski nalaz, normalni plućni volumeni uz smanjen DLCO odgovara bolesti plućne vaskulature. Izmjena plinova jako ovisi o ispravnom omjeru ventilacije i perfuzije.
Za procjenu izmjene plinova obično služi analiza plinova u arterijskoj krvi, kojom se određuju parcijalni tlakovi O2 i CO2. Trenutni udio (sadržaj) O2 u krvi određuju Po2 i koncentracija hemoglobina. Alveolarno-arterijska razlika O2 [(A - a) gradijent] je smanjena kod bolesti koje remete omjer ventilacije i perfuzije ili dovode do nastanka šanta. Normalni (A - a) gradijent je 2 (Paco2):
Pao2 = [FIO2× (PB – PH2O)] – (Paco2/R)
gdje je FIO2 = frakcijska koncentracija udahnutog O2 (sobni zrak koji udišemo = 0,21); PB = barometarski tlak (760 mmHg na razini mora), PH2O = tlak vodene pare (47 mmHg kada je zrak zasićen pri 37°C) i R = respiratorni kvocijent (omjer proizvodnje CO2 prema potrošnji O2 obično se pretpostavlja da je 0,8). Teška arterijska hipoksemija rijetko se javlja samo zbog alveolarne hipoventilacije prilikom udisanja zraka na razini mora. (A - a) gradijent se izračunava oduzimanjem izmjerenog Pao2 od izračunatog Pao2.
Adekvatnost eliminacije CO2 mjeri se parcijalnim tlakom CO2 u arterijskoj krvi. Pulsna oksimetrija je vrijedna, vrlo raširena i neinvazivna metoda za određivanje zasićenja krvi s O2 ali ne daje podatke o Paco2. Ostale manjkavosti pulsne oksimetrije su relativna neosjetljivost na promjene oksigenacije kada je Pao2 >60 mmHg, problemi s dobivanjem adekvatnog signala kada je smanjena perfuzija kože, te nemogućnost razlikovanja oksihemoglobina od drugih oblika hemoglobina, kao što su karboksihemoglobin i methemoglobin.
Mehanizmi abnormalne respiratorne funkcije
Četiri temeljna mehanizma hipoksemije su: (1.) sniženi Po2 u udahnutom zraku, (2.) alveolarna hipoventilacija, (3.) šant, te (4.) nerazmjer ventilacije i perfuzije. Sniženi Po2 u udahnutom zraku (npr. na velikim visinama) i hipoventilacija (povišen Paco2) snižavaju arterijsku oksigenaciju smanjujući alveolarnu oksigenaciju; zato je (A - a) gradijent normalan. Šantiranje (npr. intrakardijalni šant) uzrokuje hipoksemiju zbog zaobilaženja alveolarnih kapilara. Za šantiranje su karakteristični povišen (A - a) gradijent i relativno slabo poboljšanje oksigenacije na oksigenoterapiju. Nerazmjer ventilacije i perfuzije je najčešći uzrok hipoksemije; tada je također povišen (A - a) gradijent, ali oksigenoterapija otklanja hipoksemiju povećavajući udio O2 u krvi u područjima s niskim omjerom ventilacije i perfuzije. Algoritam za pristup hipoksemičnom bolesniku prikazuje Sl. 128-2.
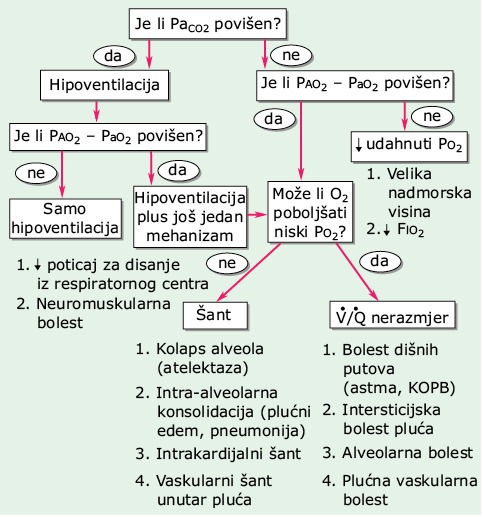
SLIKA 128-2 Dijagram toka prikazuje dijagnostički pristup hipoksemičnom bolesniku. KOPB = kronična opstruktivna plućna bolest. (Iz SE Weinberger:Principles of Pulmonary Medicine,4. izd. Philadelphia, Saunders, 2004; uz dopuštenje.)
Hiperkapniju uzrokuje neadekvatna alveolarna ventilacija. Potencijalno doprinoseći faktori su: (1.) povećana proizvodnja CO2, (2.) oslabljen poticaj za disanje iz dišnog središta, (3.) nepravilan rad respiratorne pumpe ili povećan otpor dišnih putova, i (4.) neučinkovita izmjena plinova (povećan mrtvi prostor ili nera-zmjer ventilacije i perfuzije).
Premda poremećaji difuzije rijetko uzrokuju hipoksemiju u mirovanju, procje-njivanje DLco može poslužiti za utvrđivanje funkcionalnog integriteta alveolarno-kapilarne membrane. Bolesti koje zahvaćaju samo dišne putove u pravilu ne smanjuju DLCO. DLCO je smanjen kod bolesti plućnog intersticija, emfizema i bolesti plućne vaskulature. DLCO može biti povećan kod alveolarne hemoragije, astme i kongestivnog zatajenja srca (srčane dekompenzacije).
DIJAGNOSTIČKI POSTUPCI
NEINVAZIVNI POSTUPCI
Radiološke pretrage
Radiogram prsnog koša (RTG pluća i srca), koji u pravilu uključuje posteroanteriorni i postranični (profilni) snimak, često je prva dijagnostička pretraga u pacijenata s respiratornim simptomima. Osim nekih iznimaka (npr. pneumotoraks), RTG snimak pluća i srca obično nije dovoljno specifičan za postavljanje dijagnoze; umjesto toga, RTG pluća i srca služi za otkrivanje bolesti, određivanje njenog opsega/proširenosti, te za usmjeravanje daljnje dijagnostičke obrade. Kod difuzne bolesti pluća, RTG pluća i srca može otkriti alveolarni, intersticijski ili nodularni uzorak. RTG pluća i srca može također otkriti pleuralni izljev i pneumotoraks, kao i abnormalnosti u hilusima i medijastinumu (sredogruđu). Postranični snimci mogu poslužiti za procjenu količine slobodne pleuralne tekućine.
CT prsnog koša danas se naširoko primjenjuje kako bi se razjasnili patološki radiološki nalazi uočeni na RTG-u pluća i srca. Prednosti CT-a prsnog koša u usporedbi s RTG-om pluća i srca su: (1.) mogućnost razlučivanja superponiranih struktura zbog tankoslojnog slikovnog prikaza u poprečnom presjeku; (2.) bolja procjena gustoće tkiva, što omogućava točno određivanje veličine i gustoće plućnih čvorova i bolju identifikaciju patoloških promjena smještenih uz stjenku prsnog koša, npr. bolesti pleure; (3.) uz intravensku primjenu kontrasta, moguće je razlučiti vaskularne od nevaskularnih struktura, što je posebno važno za otkrivanje patoloških promjena u hilusima i medijastinumu; (4.) CT angiografija, omogućava otkrivanje plućnih embolusa; te (5.) zbog boljeg prikaza detalja, poboljšava raspoznavanje bolesti parenhima i dišnih putova (bronha), uključujući emfizem, bronhiektazije, limfangitični karcinom i bolest plućnog intersticija.
Za utvrđivanje respiratorne bolesti koriste se raznovrsne druge metode slikovnog prikaza, ali rjeđe. Magnetska rezonanca (MR) je općenito manje korisna nego CT za evaluaciju respiratornog sustava ali može pomoći kao neradioaktivna metoda za evaluaciju intratorakalne kardiovaskularne patologije i za razlučivanje vaskularnih od nevaskularnih struktura bez iv. primjene kontrasta. Ultrazvučni pregled ne koristi kod procjene plućnog parenhima, ali može otkriti patološke promjene na pleuri i pleuralni izljev (torakocenteza pod kontrolom UZ-a). Plućna angiografija može otkriti venski tromboembolizam u pulmonalnom arterijskom sustavu, ali je uglavnom zamijenjena CT angiografijom.
Slikovne pretrage nuklearne medicine
Ventilacijsko-perfuzijska scintigrafija pluća može poslužiti za traženje plućnog tromboembolizma, ali je također uglavnom zamijenjena CT angiografijom. Pozitronska emisijska tomografija (PET) procjenjuje apsorpciju i metabolizam analoga glukoze označenoga radioaktivnim spojem. Budući da maligne lezije obično imaju pojačanu metaboličku aktivnost, PET, posebno kada se kombinira s CT-om u PET/CT, je koristan za procjenu potencijalno malignih plućnih čvorova i za određivanje stadija plućnog karcinoma. PET je ograničen što se tiče otkrivanja lezija promjera
Pregled iskašljaja
Sputum (ispljuvak ili duboki iskašljaj) se može dobiti spontanom ekspektoracijom ili indukcijom kašlja udisanjem iritirajućeg aerosola kao što je hipertonična fiziološka otopina. Sputum se može razlučiti od sline (pljuvačke) nalazom bronhalnih epitelnih stanica (respiratornog ili cilindričnog epitela) i alveolarnih makrofaga, a ne pločastih epitelnih stanica. Pregled iskašljaja uključuje makroskopski izgled s inspekcijom na krv, boju i miris, kao i razmaz po Gramu i rutinske bakterijske kulture. Bakterijske kulture iskašljanog sputuma mogu se pogrešno protumačiti zbog kontaminacije orofaringealnom florom. Uzorci sputuma mogu se također ispitati i na druge raznovrsne patogene, uključujući mikobakterije, gljivice i viruse. Uzorci sputum dobiveni indukcijom s hipertoničnom fiziološkom otopinom mogu se obojiti na Pneumocystis jiroveci. Citološki pregled uzoraka sputuma može poslužiti kao prva probirna pretraga na malignitet.
INVAZIVNI POSTUPCI
Bronhoskopija
Bronhoskopija je postupak koji omogućava izravnu vizualizaciju traheobronhalnog stabla, u pravilu do subsegmentalnih bronha. Fiberoptička bronhoskopija (fiberbronhoskopija) se primjenjuje u većini slučajeva, dok je rigidna bronhoskopija korisna u specifičnim stanjima, uključujući opsežno krvarenje i uklanjanje stranog tijela. Fleksibilna fiberoptička bronhoskopija omogućava vizualni prikaz dišnih putova; otkrivanje endobronhalnih patoloških promjena, uključujući tumore i mjesta (izvore) krvarenja; te uzimanje dijagnostičkih uzoraka ispiranjem, četkanjem, biopsijom, ili lavažu. Ispiranje se vrši kroz radni kanal bronhoskopa uštrcavanjem sterilne fiziološke otopine na površinu lezije; dio fiziološke otopine se usisa natrag kroz bronhoskop i priredi za citološku i mikrobiološku analizu. Četkanje bronha vrši se na površini endobronhalne lezije ili na distalnije smještenoj masi ili infiltraciji (ako je moguće uz pomoć fluoroskopije) a dobiveni materijali se šalju na citološke i mikrobiološke pretrage. Biopsijska kliješta (tzv. cange) služe za vršenje biopsije endobronhalnih lezija ili za prolazak kroz peribronhalno alveolarno tkivo (često pod kontrolom fluoroskopa) da bi se dobili transbronhalni bioptati distalnijeg plućnog tkiva. Transbronhalna biopsija je posebno korisna u dijagnostici difuznih infektivnih procesa, širenju raka kroz limfne žile, te granulomatoznih bolesti. Komplikacije transbronhalne biopsije su krvarenje i pneumotoraks.
Bronhoalveolarna lavaža (BAL) je dodatna pretraga kod fiberoptičke bronhoskopije, koja omogućava uzimanje stanica i tekućine iz distalnih zračnih prostora. Nakon što se bronhoskop uglavi u subsegmentalnom bronhu, uštrca se fiziološka otopina koja se potom usisa natrag kroz bronhoskop za analizu (citologija, mikrobiologija, broj i vrsta stanica). BAL je osobito koristan u dijagnostici P. jiroveci pneumonije i nekih drugih infekcija.
Još jedan bronhoskopski pristup za uzimanje uzoraka tkiva s lokalizacija uokolo traheje ili velikih bronha za citološki pregled na malignitet je transbronhalna iglena aspiracija (TBNA). TBNA može dopuniti endobronhalni ultrazvuk (EBUS), koji može omogućiti aspiraciju hilarnih i medijastinalnih limfnih čvorova pod kontrolom ultrazvuka.
Perkutana iglena aspiracija pluća
Igla se može uvesti kroz stjenku prsnog koša u plućnu leziju zbog aspiracije materijala za citološku i mikrobiološke pretrage. Perkutana iglena aspiracija se obično vrši pod kontrolom CT-a. Budući da su uzeti uzorci male veličine, greške pri uzorkovanju ograničavaju vrijednost postupka.
Torakocenteza
Torakocenteza bi trebala biti jedan od prvih koraka u evaluaciji pleuralnog izljeva nejasne etiologije. Analizom pleuralne tekućine može se utvrditi etiologija izljeva (Pogl. 135). Uklanjanje velike količine tekućine torakocentezom može imati terapijsku ulogu jer ublažava dispneju.
Medijastinoskopija
Tkivna biopsija medijastinalnih tvorbi ili limfnih čvorova često je potrebna za dijagnosticiranje i određivanje stadija karcinoma pluća. Medijastinoskopija se vrši suprasternalnim pristupom, uvođenjem rigidnog medijastinoskopa—kroz koji se može uraditi biopsija. Za biopsiju aortopulmonalnih limfnih čvorova u pravilu je potrebna parasternalna medijastinotomija.
Torakoskopija
Video-potpomognuta torakoskopija (VATS), ili samo torakoskopija, koristi se u dijagnostici pleuralnih lezija kao i u dijagnostici perifernih infiltrata i čvorova u parenhimu. Torakoskopija, koja predviđa da bolesnik može podnijeti ventilaciju jednog plućnog krila tijekom izvođenja postupka, uključuje uvođenje rigidnog endoskopa s kamerom kroz trokar i u pleuralni prostor; instrumenti se mogu uvesti i s njima manipulirati kroz odvojene interkostalne incizije. Torakoskopija je u velikoj mjeri zamijenila “otvorenu biopsiju,” koja zahtijeva torakotomiju.
Opširnije vidi u Kritek P, Choi AMK: Approach to the Patient with Disease of the Respiratory System, Pogl. 305, str. 1661; Naureckas ET, Solway J: Disturbances of Respiratory Function, Pogl. 306e; Fuhlbrigge AL, Choi AMK: Diagnostic Procedures in Respiratory Disease, Pogl. 307, str. 1663, u HPIM-19.