Urednik sekcije: prof. dr. sc. Davor Štimac, dr. med.
Prijevod: prof. dr. sc. Davor Štimac, dr. med.
ŽUTICA
Definicija
Žuta pigmentacija kože uzrokovana povišenjem serumskog bilirubina ikterus); često je lakše zamjetljiva na bjeloočnicama. Ikterus bjeloočnica postaje klinički uočljiv kad je razina serumskog bilirubina ≥51 μmol/L (≥3 mg/dL); žuta obojenost kože također se pojavljuje kada je povišena koncentracija karotena u serumu ali bez pigmentacije bjeloočnica.
Metabolizam bilirubina
Bilirubin je glavni raspadni produkt hemoglobina otpuštenog iz ostarjelih eritrocita. Najprije se veže za albumin, transportira u jetru, konjugira (spaja) u vodotopivi oblik s glukuronskom kiselinom (glukuronid) pomoću glukuronil transferaze, izlučuje se u žuč i pretvara u urobilinogen u debelom crijevu. Urobilinogen se većinom izlučuje stolicom, dok se mali dio reapsorbira i izlučuje bubrezima. Bilirubin se može filtirirati u bubregu samo u konjugiranom obliku (mjeri se kao “direktna” frakcija); stoga je povišeni direktni bilirubin u serumu udružen s bilirubinurijom. Povećano stvaranje i izlučivanje bilirubina (čak bez hiperbilirubinemije, kao kod hemolize) dovodi do povišene razine urobilinogena u mokraći.
Etiologija
Hiperbilirubinemija je posljedica (1.) prekomjernog stvaranja bilirubina; (2.) poremećene apsorpcije, konjugacije ili ekskrecije bilirubina; (3.) vraćanja natrag nekonjugiranog ili konjugiranog bilirubina iz oštećenih hepatocita ili žučnih kanala (Tbl. 42-1).
TABLICA 42-1 UZROCI IZOLIRANE HIPERBILIRUBINEMIJE
|
|
I. Indirektna hiperbilirubinemija
A. Hemolitični poremećaji
1. Nasljedni
a. Sferocitoza, eliptocitoza, nedostatak glukoza-6-fosfat dehidrogenaze i piruvat kinaze
b. Anemija srpastih stanica (drepanocitoza)
2. Stečeni
a. Mikroangiopatske hemolitične anemije
b. Paroksizmalna noćna hemoglobinurija
c. Akantocitna anemija (anemija trnastih stanica)
d. Imunosna hemoliza
e. Parazitske infekcije
1. Malarija
2. Babezioza
B. Neučinkovita eritropoeza
1. Nedostatak kobalamina, folata i teški nedostatak željeza
2. Talasemija
C. Povećana proizvodnja bilirubina
1. Obilna transfuzija krvi
2. Resorpcija hematoma
D. Lijekovi
1. Rifampicin
2. Probenecid
3. Ribavirin
E. Nasljedni poremećaji
1. Crigler-Najjarov sindrom tip I i II
2. Gilbertov sindrom
II. Direktna hiperbilirubinemija
A. Nasljedni poremećaji
1. Dubin-Johnsonov sindrom
2. Rotorov sindrom
|
Dijagnostička obrada
Pri obradi bolesnika sa žuticom prvo treba odrediti: (1.) je li hiperbilirubinemija konjugirana ili nekonjugirana, i (2.) jesu li vrijednosti ostalih jetrenih biokemijskih parametara patološki (Sl. 42-1 i 42-2, Tbl. 42-2 i 42-3). Osnovni klinički pregled obuhvaća uzimanje anamneze [posebno trajanje žutice, svrbež, popratni bolovi, rizični čimbenici za bolesti prenosive parenteralno (krvlju), lijekovi, konzumacija alkohola, podaci o putovanjima, kirurškim zahvatima, trudnoći, bilo kakvim pridruženim simptomima], fizikalni pregled (hepatomegalija, osjetljivost na palpaciju područja iznad jetre, palpabilni žučnjak, splenomegalija, ginekomastija, atrofija testisa, ostali znakovi kronične bolesti jetre), jetrene krvne testove (vidi niže) i određivanje kompletne krvne slike (KKS).
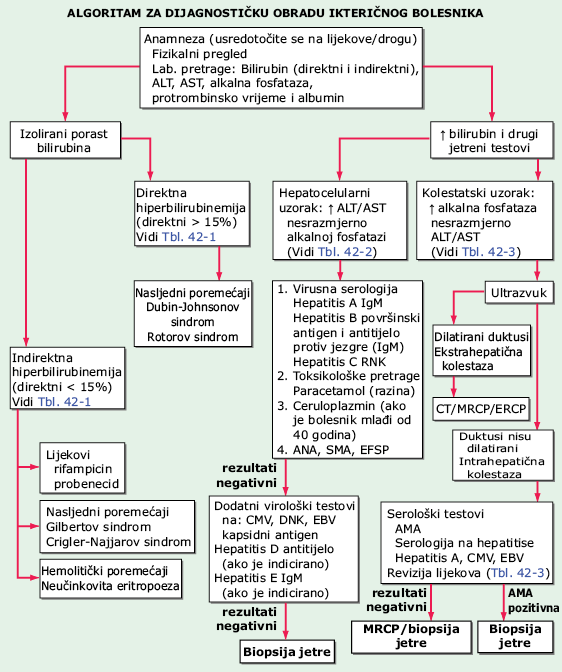
SLIKA 42-1 Dijagnostička obrada bolesnika sa žuticom. ALT = alanin aminotransferaza; AMA = antimitohondrijska antitijela; AST = aspartat aminotransferaza; ERCP = endoskopska retrogradna kolangiopankreatografija; MRCP = magnetska rezonancijska kolangiopankreatografija; SMA = antitijela na glatke mišiće; SPEP = elektroforeza serumskih bjelančevina.
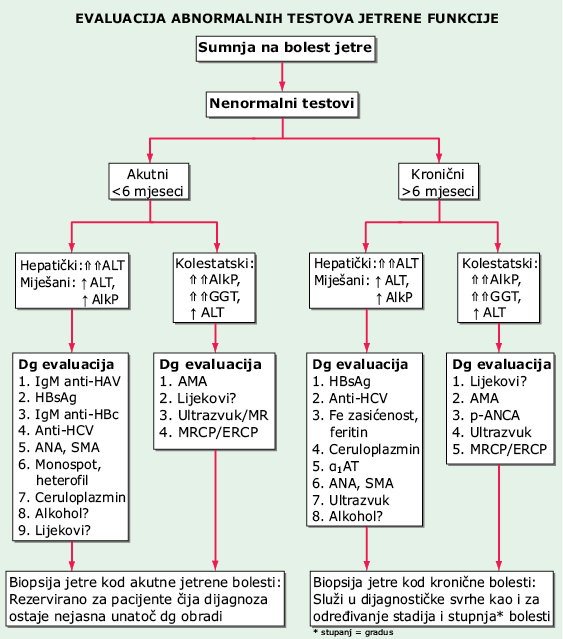
SLIKA 42-2 Algoritam za dijagnostičku obradu abnormalnih jetrenih testova. α-AT = α1-antitripsin; AlkF = alkalna fosfataza; ALT = alanin aminotransferaza; AMA = antimitohondrijska antitijela; ERCP = endoskopska retrogradna kolangiopankreatografija; GGT = γ-Glutamil transpeptidaza; HAV = hepatitis A virus; HBcAG = hepatitis B sržni antigen; HBsAG = hepatitis B površinski antigen; HCV = hepatitis C virus; MRCP = magnetska rezonancijska kolangiopankreatografija; p-ANCA = perinuklearna antineutrofilna citoplazmatska antitijela; SMA = antitijela na glatke mišiće.
TABLICA 42-2 HEPATOCELULARNI POREMEĆAJI KOJI MOGU UZROKOVATI ŽUTICU
|
|
Virusni hepatitis
|
|
Hepatitis A, B, C, D i E
|
|
Epstein-Barrov virus
|
|
Citomegalovirus
|
|
Herpes simplex
|
|
Alkoholni hepatitis
|
|
Toksičnost lijekova
|
|
Predvidljiva, ovisna o dozi (npr. paracetamol)
|
|
Nepredvidljiva, idosinkratična (npr. izonijazid)
|
|
Toksini iz vanjske sredine
|
|
Vinil klorid
|
|
Čaj s Jamajke—pirolizidinski alkaloidi
|
|
Kava Kava
|
|
Otrovne gljive—Amanita phalloides ili A. verna
|
|
Wilsonova bolest
|
|
Autoimunosni hepatitis
|
TABLICA 42-3 KOLESTATSKI POREMEĆAJI KOJI MOGU UZROKOVATI ŽUTICU
|
|
I. Intrahepatalni
A. Virusni hepatitis
1. Fibrozirajući kolestatski hepatitis—hepatitis B i C
2. Hepatitis A, Epstein-Barrov virus, citomegalovirusna infekcija
B. Alkoholni hepatitis
C. Toksičnost lijekova
1. Čista kolestaza—anabolički i kontracepcijski steroidi
2. Kolestatski hepatitis—klorpromazin, eritromicin estolat
3. Kronična kolestaza—klorpromazin i proklorperazin
D. Primarna bilijarna ciroza
E. Primarni sklerozirajući kolangitis
F. Sindrom nestajanja žučnih kanala
1. Kronično odbacivanje jetrenog transplantata
2. Sarkoidoza
3. Lijekovi
G. Kongestivna hepatopatija i ishemijski hepatitis
H. Nasljedni poremećaji
1. Progresivna obiteljska intrahepatična kolestaza
2. Benigna povratna kolestaza
I. Kolestaza u trudnoći
J. Parenteralna prehrana
K. Nehepatobilijarna sepsa
L. Benigna postoperativna kolestaza
M. Paraneoplastički sindrom
|
|
N. Venookluzivna bolest
O. Bolest presatka protiv domaćina
P. Infiltrativna bolest
1. TBC
2. Limfom
3. Amiloidoza
Q. Infekcije
1. Malarija
2. Leptospiroza
|
|
II. Ekstrahepatalni
A. Maligni
1. Kolangiokarcinom
2. Rak gušterače
3. Karcinom žučnjaka
4. Karcinom ampule
5. Maligno uvećanje limfnih čvorova u porti hepatis
B. Benigni
1. Koledokolitijaza
2. Postoperativne bilijarne strukture
3. Primarni sklerozirajući kolangitis
4. Kronični pankreatitis
5. Kolangiopatija u sklopu AIDS-a
6. Mirizzijev sindrom
7. Parazitska bolest (askarijaza)
|
Gilbertov sindrom
Poremećena konjugacija bilirubina uslijed smanjene aktivnosti bilirubin UDP glukuroniltransferaze. Posljedica je blaga nekonjugirana hiperbilirubinemija gotovo uvijek <103 μmol/L (<6 mg/dL). Pogađa 3–7% populacije; žene/muškarci 2–7:1.
KRVNI TESTOVI JETRENE FUNKCIJE
Upotrebljavaju se za ustanovljavanje bolesti jetre (Sl. 42-2), omogućavaju razlučivanje različitih tipova bolesti jetre (Tbl. 42-4), ukazuju na opseg (stupanj) poznatog oštećenja jetre i služe za praćenje terapijskog odgovora.
TABLICA 42-4 OBRASCI PATOLOŠKIH NALAZA JETRENIH PRETRAGA KOD HEPATOBILIJARNIH POREMEĆAJA
|
|
Vrsta poremećaja
|
Bilirubin
|
Aminotransferaze
|
|
Hemoliza/Gilbertov sindrom
|
Normala do 86 μmol/L (5 mg/dL)
|
Normala
|
|
|
85% zbog indirektnih frakcija
|
|
|
|
Nema bilirubinurije
|
|
|
Akutna hepatocelularna nekroza (virusni i medikamentni hepatitis, hepatotoksini, akutno zatajenje srca)
|
Obje frakcije mogu biti povišene
Vršna vrijednost obično prati aminotransferaze
Bilirubinurija
|
Povišene, često >500 i.j. ALT >AST
|
|
Kronični hepatocelularni poremećaji
|
Obje frakcije mogu biti povišene
|
Povišene, ali obično <300 i.j.
|
|
|
Bilirubinurija
|
|
|
Alkoholni hepatitis, ciroza
|
Obje frakcije mogu biti povišene
Bilirubinurija
|
AST:ALT > 2 upućuje na alkoholni hepatitis ili cirozu
|
|
Intra- i ekstrahepatična kolestaza
|
Obje frakcije mogu biti povišene
|
Normala do umjereni porast
|
|
(Opstruktivna žutica)
|
Bilirubinurija
|
Rijetko >500 i.j.
|
|
Infiltrativne bolesti (tumor, granulomi); djelomična opstrukcija žučnih kanala
|
Obično normala
|
Normala do neznatni porast
|
|
Alkalna fosfataza
|
Albumin
|
Protrombinsko vrijeme
|
|
Normala
|
Normala
|
Normala
|
|
Normala do <3-strukog porasta od normale
|
Normala
|
Obično normalno. Ako >5× iznad kontrolnog i nije korigiran parenteralnim vitaminom K, ukazuje na lošu prognozu
|
|
Normala do <3-strukog porasta od normale
|
Često snižen
|
Često produženo
Ne korigira ga parenteralni vitamin K
|
|
|
|
|
Normala do <3-strukog porasta od normale
|
Često snižen
|
Često produženo
Ne korigira ga parenteralni vitamin K
|
|
Povišena, često >4-rostrukog porasta od normale
|
Normala, osim kroničnog
|
Normala
Ako je produženo, korigira se parenteralnim vitaminom K
|
|
Povišena, često >4-rostrukog porasta od normale
Frakcinirati, ili dokazati da potječe iz jetre određivanjem 5’nukleotidaze ili γ-glutamil transpeptidaze
|
Normala
|
Normala
|
Bilirubin
Pokazatelj je jetrene apsorpcije, metaboličke (konjugacija) i ekskretorne funkcije; kemijskom analizom se može razlučiti (izmjeriti) konjugirana frakcija (direktni) od nekonjugirane (Tbl 42-1).
Aminotransferaze (transaminaze)
Aspartat aminotransferaza (AST; SGOT) i alanin aminotransferaza (ALT; SGPT); osjetljivi su pokazatelji oštećenja jetrenih stanica; porast je najveći kod hepatocelularne nekroze (npr. virusni hepatitis, toksično ili ishemično oštećenje, akutna opstrukciji hepatalne vene), ponekad u slučaju nagle, potpune bilijarne opstrukcije (npr. zbog žučnog kamenca); poremećaji su blaži kod kolestatskih i infiltrativnih bolesti te kod ciroze. Slaba je korelacija između stupnja oštećenja jetrenih stanica i razine aminotransferaza. ALT je specifičniji pokazatelj jetrenog oštećenja, dok se AST nalazi i u poprečno-prugastim mišićima i ostalim organima. Oštećenje jetre etanolom obično dovodi do umjerenog porasta transaminaza, s tim da je izraženije povišen AST nego ALT.
Alkalna fosfataza
Osjetljiv indikator kolestaze, bilijarne opstrukcije (enzim raste brže nego bilirubin u serumu) i infiltracije jetre. Kod ostalih oblika jetrene bolesti povišenje je blago. Specifičnost je ograničena zbog široke rasprostranjenosti u tkivu. AF je također povišena u djetinjstvu, trudnoći i kod bolesti koje zahvaćaju kosti. Izoenzimi specifični za tkivo mogu se razlučiti frakcioniranjem ili prema svojstvu različite toplinske stabilnosti (aktivnost jetrenog enzima je postojana u uvjetima koji uništavaju aktivnost koštanog enzima).
5’-Nukleotidaza (5’-NT)
Kod hepatobilijarne bolesti obrazac povišenja enzima sličan je onom alkalne fosfataze; ima veću specifičnost za jetrene poremećaje; upotrebljava se za određivanje je li jetra izvor povišenja alkalne fosfataze u serumu, posebno u djece, trudnica, bolesnika koji možda istodobno imaju proces na kostima.
γ-Glutamiltranspeptidaza (GGT)
U korelaciji je s aktivnošću alkalne fosfataze. Povišenje GGT je manje specifično za kolestazu nego povišenje alkalne fosfataze ili 5’-NT.
Koagulacijski faktori (vidi i Pogl. 64)
Odredite aktivnost faktora zgrušavanja. Produženje je rezultat nedostatka ili neaktivnosti faktora zgrušavanja. Svi se faktori zgrušavanja osim faktora VIII sintetiziraju u jetri pa zato brzo može doći do njihova manjka kod difuznih bolesti jetre kao što su hepatitis, toksično oštećenje ili ciroza. Protrombinsko vrijeme (PV) je najbolja pojedinačna akutna mjera sintetičke funkcije jetre. PV ima dijagnostičku i prognostičku vrijednost kod akutne bolesti jetre. Faktori zgrušavanja II, VII, IX i X su djelotvorni jedino u prisutnosti liposolubilnog vitamina K. Produženje protrombinskog vremena kod malapsorpcije masti razlikuje se od produženja PV kod jetrene bolesti po tome što dolazi do brzog i potpunog odgovora nakon nadoknade vitamina K.
Albumin
Snižena razina u serumu je posljedica smanjene sinteze u jetri (kronična bolest jetre ili dugotrajna malnutricija) ili obilnog gubitka mokraćom i stolicom; nesenzibilan indikator akutne disfunkcije jetre, jer je poluživot albumina u serumu 2–3 tjedna. U kroničnih jetrenih bolesnika stupanj hipoalbuminemije je u korelaciji s težinom jetrene disfunkcije.
Globulin
Blaga poliklonska hipergamaglobulinemija često se viđa u kroničnim bolestima jetre, značajno povišenje vidljivo je u autoimunom kroničnom aktivnom hepatitisu.
Amonijak
Povišena razina amonijaka u krvi rezultat je oštećenja detoksikacijskog puta i portosistemskog spoja (šanta)u jetri, kao što je to kod galopirajućeg hepatitisa, izloženosti hepatotoksinima i kod teške portalne hipertenzije (npr. u sklopu ciroze). Porast amonijaka u krvi ne korelira dobro s jetrenom funkcijom i prisutnošću ili stupnjem akutne encefalopatije.
SLIKOVNE PRETRAGE HEPATOBILIJARNOG SUSTAVA
Ultrazvuk (UZ)
Brzi, neinvazivni pregled abdominalnih struktura; bolesnik nije izložen zračenju; relativno jeftina pretraga; oprema lako prenosiva; slike i interpretacija nalaza ovise isključivo o stručnosti liječnika; posebno je vrijedan u otkrivanju proširenja žučnih kanala i žučnih kamenaca (>95%); puno manje je osjetljiv za kamence u kanalima (~60%); najosjetljivija je metoda za otkrivanje ascitesa; umjereno je osjetljiv za otkrivanje tvorbi u jetri, ali je odličan u razlučivanju čvrstih i cističnih struktura; primjenjuje se za direktnu perkutanu iglenu biopsiju sumnjivih lezija; Dopplerski ultrazvuk se rabi za određivanje otvorenosti i protoka hepatalnom, portalnom venom i portosistemskim spojevima (šantovima). Prikaz se poboljšava kad postoji ascites, dok zrak u crijevima jako smeta. Na endoskopski ultrazvuk manje utječe zrak u crijevima, a osim toga to je osjetljiva metoda za određivanje dubine prodora tumora u/kroz stijenku crijeva.
CT
Posebno je vrijedan za otkrivanje, diferencijaciju i direktnu perkutanu iglenu biopsiju abdominalnih tvorbi, cista i uvećanih limfnih čvorova. Prikaz se pojačava crijevnim i intravenskim kontrastima, a plin u crijevima ne utječe na prikaz. Malo je manje osjetljiv nego ultrazvuk u otkrivanju kamenaca u žučnjaku, ali je osjetljiviji za koledokolitijazu. Može razlučiti određene oblike difuzne bolesti jetre (npr. masna infiltracija, preopterećenje željezom).
MR
Najosjetljivija je u otkrivanju tvorbi u jetri i cista. Omogućava lako razlikovanje hemangioma od ostalih jetrenih tumora. Najtočnija je neinvazivna metoda za procjenu širine (promjera) hepatalne i portalne vene; prodora tumora u krve žile; koristan je za praćenje (kontrolu) nakupljanja željeza i bakra u jetri (npr. kod hemokromatoze, Wilsonove bolesti). Magnetska rezonancijska kolangiopankreatografija (MRCP) može biti korisna za vizualizaciju glave gušterače te pankreasnih i bilijarnih kanala.
Radioizotopne pretrage
Upotrebljavajući različite spojeve označene radioizotopima, različite metode slikovnog prikaza omogućuju osjetljivu procjenu bilijarne ekskrecije (HIDA, PIPIDA, DISID prikaz), otkrivanje promjena u parenhimu (prikaz jetre/slezene tehnecij-sulfurnim koloidom) te određenih upalnih i neoplastičkih procesa (prikaz galijem). HIDA i slični prikazi posebno su korisni za procjenu prohodnosti bilijarnih vodova i za isključivanje akutnog kolecistitisa u situacijama kada dijagnoza nije postavljena ultrazvukom. CT, MR i prikazi koloidom imaju sličnu osjetljivost što se tiče otkrivanja tumora i metastaza u jetri. CT i kombinirani prikaza jetre i pluća koloidom su osjetljive pretrage za otkrivanje desnog subfreničnog (suprahepatičnog) apscesa.
Kolangiografija
Najosjetljivija metoda za otkrivanje kamenaca u žučnim vodovima, bilijarnih tumora, sklerozirajućeg kolangitisa, koledokalnih cista, fistula i propuštanja iz žučnog voda. Može se izvršiti endoskopski (transampularno) ili perkutano (transhepatično); omogućava uzimanje uzorka žuči i epitela žučnih vodova za citološku analizu i kultivaciju. Omogućava postavljanje bilijarnih drenažnih katetera i dilataciju striktura. Endoskopski pristup (ERCP = endoscopic retrograde cholangiopancreatogram) također omogućava i manometrijsku procjenu Oddijeva sfinktera, sfinkterotomiju i vađenje kamenaca.
Angiografija
Najtočnija metoda za određivanje portalnog tlaka i procjenu prohodnosti i smjera protoka u portalnoj i hepatalnim venama; vrlo osjetljiva za otkrivanje malih lezija krvnih žila i tumora jetre (posebno primarnog hepatocelularnog karcinoma). “Zlatni standard” za razlikovanje hemangioma od čvrstih (solidnih) tumora. Najtočnija metoda za proučavanje anatomske građe krvnih žila u sklopu pripreme za složene hepatobilijarne operacije (npr. porto-sistemski spoj, bilijarna rekonstrukcija) i utvrđivanje operabilnosti hepatobilijarnih tumora i tumora gušterače. Slične podatke o anatomskim odnosima i građi (ali ne i o intravaskularnom tlaku) mogu često pružiti neinvazivne metode, CT- i MR-angiografija.
Perkutana biopsija jetre
Najtočnija kad se radi o poremećajima koji uzrokuju difuzne promjene jetre. Kad se radi o žarišnim infiltrativnim promjenama kao što su presadnice postoji mogućnost uzimanja (dobivanja) neodgovarajućih uzoraka pa zato ova pretraga ne bi trebala biti inicijalna u dijagnostičkoj obradi kolestaze. Kontraindikacije za perkutanu biopsiju jetre su značajna količina ascitesa i produljeni INR (engl. international normalized ratio). U takvim se situacijama biopsija može izvršiti transjugularnim pristupom.
Opširnije vidi u John S, Pratt DS: Jaundice, Pogl. 58, str. 279; Ghany MG, Hoofnagle JH: Approach to the Patient with Liver Disease, Pogl. 357, str. 1989; i Pratt DS: Evaluation of Liver Function, Pogl. 358, str. 1995, HPIM-19..