PRISTUP BOLESNIKU:
Akutni gubitak vida ili dvoslike
Precizno određivanje vidne oštrine svakog oka (s naočalama ili kontaktnim lećama) od primarne je važnosti. Dodatne pretrage uključuju pregled zjenica, očnih pokreta, utvrđivanje položaja očiju i određivanje vidnih polja. Pregled procijepnom svjetiljkom može isključiti infekciju rožnice, traumu, glaukom, uveitis i mrenu. Za oftalmoskopski pregled pri kojem se vrši inspekcija optičkog diska i mrežnice često je potrebno proširiti zjenice 1%-tnim topikamidom i 2,5%-tnim fenileferinom; rizik od provociranja napada uskokutnog glaukoma je malen.
Određivanje vidnog polja na temelju uočavanja prsta omogućuje lokaliziranje lezija vidnog puta (SL. 52-1); može biti nužno provesti pravilno određivanje perimetrom. Cilj je odrediti nalazi li se lezija ispred, na, ili iza optičke kijazme. Skotom ograničen na jedno oko uzrokuje anteriorna lezija koja zahvaća optički živac ili očnu jabučicu; test baterijskom svjetiljkom može otkriti aferentni defekt zjenice. Anamneza i očni pregled obično su dostatni za dijagnozu. Ako postoji bitemporalna hemianopsija, lezija je smještena na optičkoj kijazmi (npr. adenom hipofize, meningeom). Gubitak homonimnog vidnog polja ukazuje na retrokijazmalnu leziju koja zahvaća optički trakt, corpus geniculatus lateralis, optičku radijaciju ili vidni korteks (npr. moždani udar, tumor, apsces). Neuroradiološke slikovne pretrage preporučuju se svakom bolesniku s bitemporalnom ili homonimnom hemianopsijom.
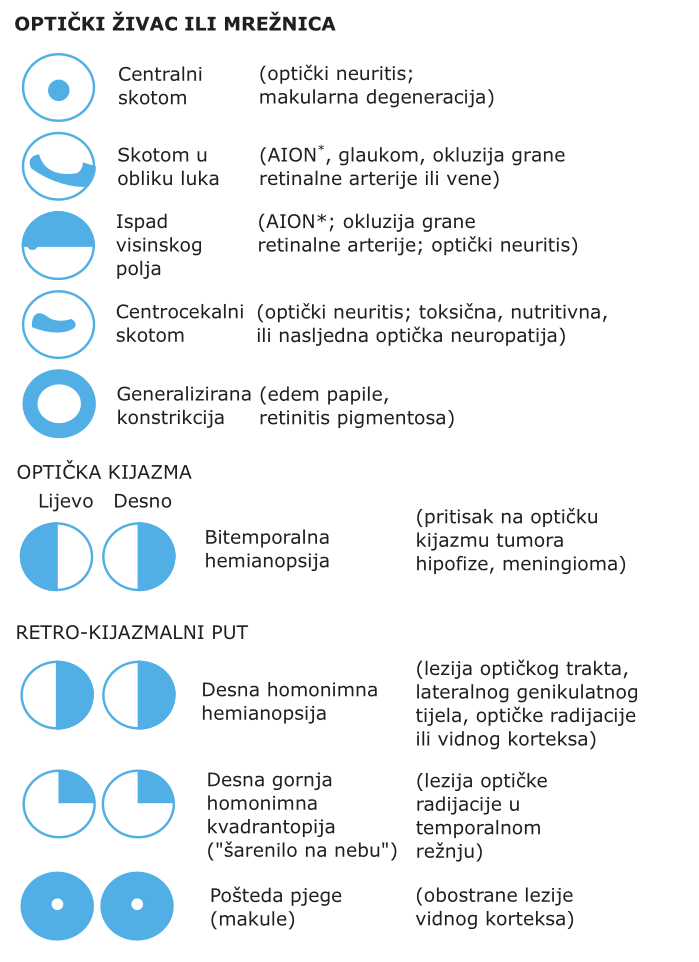
SLIKA 52-1 Ispadi vidnog polja prouzročeni lezijama koje pogađaju vidne putove.
PROLAZNI ILI IZNENADNI GUBITAK VIDA
Amaurosis fugax (prolazna monokularna sljepoća; TIA mrežnice; ) obično je posljedica embolije mrežnice, a izvor embolusa često je ipsilateralna karotidna stenoza ili srce. Dugotrajna okluzija arterije centralis retine dovodi do klasičnog mliječnog izgleda fundusa uslijed infarkta mrežnice s foveom boje crvene trešnje. Sve bolesnike s kompromitiranim krvotokom mrežnice trebalo bi hitno obraditi na faktore rizika za moždani udar (npr. karotidni ateromi, srčana bolest, atrijska fibrilacija). Lezije okcipitalnog korteksa mogu se zamijeniti s amaurosis fugax jer mnogi bolesnici pogrešno pripisuju simptome svom lijevom ili desnom oku, a zapravo je pogođena lijeva ili desna polovica vidnog polja oba oka. Prekid krvotoka do vidnog korteksa uzrokuje iznenadnu pojavu sivog vida, katkad s bljeskovima svjetla ili druge simptome koji oponašaju migrenu. Anamneza može biti jedini vodič do ispravne dijagnoze. Bolesnici trebaju pobliže opisati sam događaj i trajanje gubitka vida, te druge neurološke simptome kao što su diplopija, vertigo, utrnulost ili slabost, što može omogućiti razlučiti radi li se o poremećaju anteriornog ili posteriornog moždanog krvotoka.
Maligna sistemska hipertenzija može prouzročiti gubitak vida zbog eksudata, krvarenja, “pamučnih” pjega (žarišni infarkti vlakana živčanog sloja) i edema optičkog diska.
Kod začepljenja centralne mrežnične vene ili njene grane, pregled očne pozadine otkriva vijugave, tamne vene s opsežnim krvarenjem u mrežnicu.
Kod starosne makularne degeneracije, koja se očituje opsežnim druzama (hijaline izrasline u Bruchovoj membrani–lamina basalis choroideae) i ožiljavanjem pigmentnog epitela, istjecanje krvi ili tekućine kroz membrane novostvorenih subretinalnih krvnih žila može uzrokovati iznenadan gubitak centralnog vida.
Bljeskanje svjetla i pomične (leteće) mutnine mogu uputiti na svježe odvajanje (ablaciju) staklovine (vitreusa). Odvajanje staklovine od mrežnice je čest involucijski događaj u starijih. Nije bolan osim ako ne izazove trakciju dostatnu da prouzroči ablaciju mrežnice Krvarenje u staklovinu. moguće je u dijabetičara uslijed stvaranja novih krvnih žila u mrežnici.
Edem papile je obostrani edem optičkog diska zbog povišenog intrakranijskog tlaka. Često dolazi do prolaznog zatamnjenja vida, ali oštrina vida nije smanjena izuzev ako je edem papile jako izražen, dugotrajan ili udružen s makularnim eksudatima ili hemoragijama. Tipične su povećane slijepe pjege i periferno suženje. Neuroradiološke slikovne pretrage treba izvršiti da se isključi intrakranijska tvorba. Ako su nalazi negativni, potrebna je lumbalna punkcija da se potvrdi porast intrakranijskog tlaka. Pseudotumor cerebri (idiopatska intrakranijska hipertenzija) se dijagnosticira isključivanjem. Većinom su bolesnici mladi, ženskog spola i gojazni; u nekih je utvrđena skrivena tromboza cerebralnog venskog sinusa. Liječi se acetazolamidom, ponavljanjem LP i mršavljenjem (ako je potrebno, kirurško smanjenje želuca); kako bi se spriječila sljepoća nekim je bolesnicima potrebno uraditi lumboperitonealni spoj ili fenestraciju ovojnice optičkog živca.
Optički neuritis je čest uzrok edema optičkog diska i gubitka vida jednog oka. Ako je upala smještena retrobulbarno, prilikom prvog pregleda fundus će izgledati normalno. U pravilu je bolesnik ženskog spola, u dobi od 15–45 godina, a očni pokreti izazivaju bol. Glukokortikoidi, obično intravenski metilprednizolon (1 g dnevno 3 dana) a zatim oralno prednizon (1 mg/kg dnevno 11 dana) mogu ubrzati oporavak u teškim slučajevima, ali ne utječu na konačnu oštrinu vida (određenu 6 mjeseci nakon napada). Ako MR pokaže višestruke demijelinizacijske lezije, treba razmotriti terapiju za multiplu sklerozu (Pogl. 190). Optički neuritis koji zahvaća oba oka istodobno ili jedno za drugim ukazuje na optički neuromijelitis.
Anteriorna ishemična optička neuropatija (AION) je infarkt glave optičkog živca zbog neprimjerene perfuzije preko posteriornih cilijarnih arterija. Bolesnici iznenada izgube vid, često prilikom buđenja, a imaju i bezbolni edem optičkog diska. To je važno za razlučivanje nearteritisnog (idiopatskog) AION i arteritisnog AION. Ne postoji terapija za nearteritisni AION. Nasuprot tome, arteritisni AION uzrokuje temporalni arteritis (arteritis orijaških stanica) i odmah zahtijeva glukokortikoidnu terapiju radi sprečavanja sljepoće; dijagnoza se postavlja biopsijom temporalne arterije. Svim starijim bolesnicima s akutnim edemom optičkog diska ili simptomima koji upućuju na reumatsku polimialgiju (povezana s arteritisnim AION) treba provjeriti brzinu SE i CRP.
DVOSLIKE (DIPLOPIJA)
Prvi korak: utvrditi je li diplopija prisutna na oba oka nakon što se pokrije suprotno oko; ako je odgovor potvrdan, dijagnoza je monokularna diplopija, obično uzrokovana oboljenjima samog oka (intrinzična), bez strašnih posljedica za pacijenta. Ponekad je to simptom zabušavanja ili psihijatrijske bolesti.
Ako bolesnik ima dvoslike (diplopiju), ispitivanje očne pokretljivosti obično će otkriti abnormalnosti ekskurzije očiju. Međutim, ako je stupanj kutnog odvajanja između duplih slika malen, ograničenost očnih pokreta može biti jedva primjetna pa se teško otkriva. U tom slučaju koristan je test pokrivanja oka. Dok bolesnik fiksira udaljeni cilj, jedno je oko pokriveno a na drugom se “traže” korekcijski (ispravljački) pokreti uz stalnu fiksaciju udaljenog cilja. Ako se takvi pokreti ne zapaze, postupak se ponavlja na drugom oku. U bolesnika s pravom diplopijom taj bi test trebao otkriti “loše postavljene” oči, osobito ako se bolesnikova glava okrene ili nagne u položaj koji dovodi do pogoršavanja simptoma.
Najčešći uzroci diplopije navedeni su u Tbl. 52-1. Fizikalni nalazi kod izolirane kljenuti motornih živaca oka su:
TABLICA 52-1 ČESTI UZROCI DIPLOPIJE
|
|
CVI moždanog debla (devijacija ukoso, nuklearna ili fascikularna kljenut)
|
|
Infarkt mikrovaskulature (kljenut III, IV, VI moždanog živca)
|
|
Tumor (moždanog debla, kavernoznog sinusa, fisure orbitalis superior, očne šupljine)
|
|
Multipla skleroza (internuklearna oftalmoplegija, kljenut motornog živca oka)
|
|
Aneurizma (III moždanog živca)
|
|
Povišen intrakranijski tlak (VI živac)
|
|
Postvirusna upala
|
|
Meningitis (bakterijski, gljivični, granulomatozni, neoplastički)
|
|
Karotidno-kavernozna fistula ili tromboza
|
|
Herpes zoster
|
|
Tolosa-Huntov sindrom
|
|
Wernicke-Korsakoffljev sindrom
|
|
Botulizam
|
|
Miastenija gravis
|
|
Guillain-Barréov ili Fisherov sindrom
|
|
Gravesova bolest
|
|
Pseudotumor očne šupljine
|
|
Miozitis očne šupljine
|
|
Trauma
|
|
Celulitis očne šupljine
|
- III. MŽ: Ptoza i devijacija oka prema dolje i lateralno koja uzrokuje vertikalnu i horizontalnu diplopiju. Dilatacija zjenice upućuje na izravnu kompresiju trećeg živca; tada se hitno mora razmotriti mogućnost aneurizme arterije comunicantes posterior. Ako je zjenica pošteđena, vjerojatno je uzrok mikrovaskularni infarkt, osobito kod pacijenata s dijabetesom ili hipertenzijom.
- IV. MŽ: Vertikalna diplopija s ciklotorzijom; zahvaćeno oko je neznatno elevirano, a ograničenost depresije se zapaža kad je oko u addukciji. Bolesnik može nagnuti glavu na suprotnu stranu (npr. kod desnostrane kljenuti 4. moždanog živca glava je nagnuta na lijevu stranu).
- VI. MŽ: Horizontalna diplopija se pogorša prilikom gledanja na stranu lezije; zahvaćeno oko ne može vršiti abdukciju.
Razvoj višestrukih kljenuti motornih živaca očiju ili difuzne oftalmoplegije povećava vjerojatnost da se radi o miasteniji gravis. Kod te bolesti zjenice su uvijek normalne. Sistemska slabost može izostati. Višestruke kljenuti motornih živaca očiju trebalo bi obraditi neuroradiološkim slikovnim pretragama fokusirajući se na kavernozni sinus, fisuru orbitalis superior i apeks orbite, gdje su sva tri živca u neposrednoj blizini. Diplopija koja se ne može objasniti parezom jednog očnog motornog živca može biti posljedica karcinomatoznog ili gljivičnog meningitisa, Gravesove bolesti, Guillain-Barreova sindroma (osobito Miller-Fisherove varijante) ili Tolosa-Huntova sindroma (bolna granulomatozna upala kavernoznog sinusa).
Opširnije vidi u Horton JC: Disorders of the Eye, Pogl. 39, str. 195, HPIM-19.